Антиретровірусна терапія дає змогу суттєво зменшити вірусне навантаження у ВІЛ-інфікованих пацієнтів, але не здатна повністю вилікувати від хвороби, оскільки в організмі зберігаються заражені імунні клітини, що довгий час не мають ознак інфікування. Та нове дослідження свідчить, що протираковий препарат, який модулює роботу імунних клітин, може викривати клітини з прихованою інфекцією, сприяючи активації ВІЛ усередині них. Відтак на них можна легше націлювати імунну систему та терапевтичні препарати. Стаття опублікована в журналі Science Translational Medicine.
Яку проблему з ВІЛ вивчали автори?
Більшість людей із ВІЛ-інфекцією можуть прожити довге та насичене життя, якщо дотримуватимуться правил антиретровірусної терапії. Це означає, що вони повинні регулярно приймати противірусні препарати, які пригнічують розмноження вірусу в імунних клітинах. Таке лікування дає змогу знизити вірусне навантаження до рівня, коли людина майже не здатна інфікувати інших. Проте навіть при досягненні такого результату пацієнт повинен продовжувати антиретровірусну терапію, оскільки в його клітинах вірус залишається у «сплячому» стані, інтегрованим у геном і непомітним, але здатним активізуватися й почати інфікувати нові клітини. Тож якою б не була ефективною терапія, вона поки що не здатна повністю вилікувати ВІЛ-інфікованих.
Потенційним рішенням розглядають виведення вірусів зі «сплячки», щоб вони себе проявили експресією антигенів або новими віріонами, чим видали себе імунній системі, яка зможе краще виявляти та знищувати заражені клітини, або націленим на них препаратам. Вчені з Дослідницького центру раку Фреда Хатчинсона та Університету Мельбурна разом із американськими, канадськими та данськими колегами припустили, що допомогти може терапія раку.
Яким чином рак пов'язаний із ВІЛ-інфекцією?
У нормі клітини, що набули властивостей злоякісних, розпізнаються імунними клітинами як небезпечні та підлягають знищенню. Утім, ракові клітини можуть уникати знищення, якщо активно експресують на своїй поверхні білок PD-L1, який має стримувальну функцію. Якщо із ним зв'яжеться білок PD-1 імунної Т-клітини, то остання сприйме це як сигнал про те, що немає потреби знищувати клітину, і та зможе розростатися в пухлину. Тому один зі способів імунотерапії раку полягає у застосуванні антитіл, які націлюються на PD-1 або PD-L1. Між тим, досліди на культурах клітин показали, що націлені на PD-1 препарати також можуть посилювати вивільнення вірусів із ВІЛ-інфікованих Т-клітин, сприяючи їхньому «пробудженню».
У новій роботі дослідники захотіли перевірити, чи справді протираковий засіб може допомогти вивести з прихованого стану віруси, щоб заражені клітини було легше знищувати. Для цього вони залучили до випробування 32 учасників із ВІЛ-інфекцією, які проходили антиретровірусну терапію та мали пізні стадії раку. Кожні три тижні пацієнтам стали вводити пембролізумаб — імунотерапевтичний препарат, який складається із моноклональних антитіл до PD-1. Усього учасники пройшли до 35 сеансів імунотерапії. Вплив лікування на ВІЛ-інфекцію визначали аналізом зразків крові на другий і восьмий день після ін'єкцій, а також в кінці лікування та через місяць після нього.
Чи справдилися очікування вчених?
На початку імунотерапії концентрація вірусної РНК в плазмі крові майже всіх учасників була нижча за мінімальну концентрацію, якої намагаються досягти антиретровірусною терапією (менш як 50 копій на мілілітр). Через тиждень після першої дози пермбролізумабу показник зріс до 1,65 раза. Однак вимірювання кількості вірусів у плазмі дає змогу виявити лише віріони, які вийшли з клітин. Між тим, сотні й тисячі вірусних копій можуть накопичуватися в інфікованих клітинах без виділення назовні. Тому науковці додатково дослідили пов'язані з клітинами копії ВІЛ. Як з'ясувалося, кількість вірусних РНК в імунних клітинах після першого сеансу лікування зросла в 1,32 раза, у порівнянні з показником до початку імунотерапії.
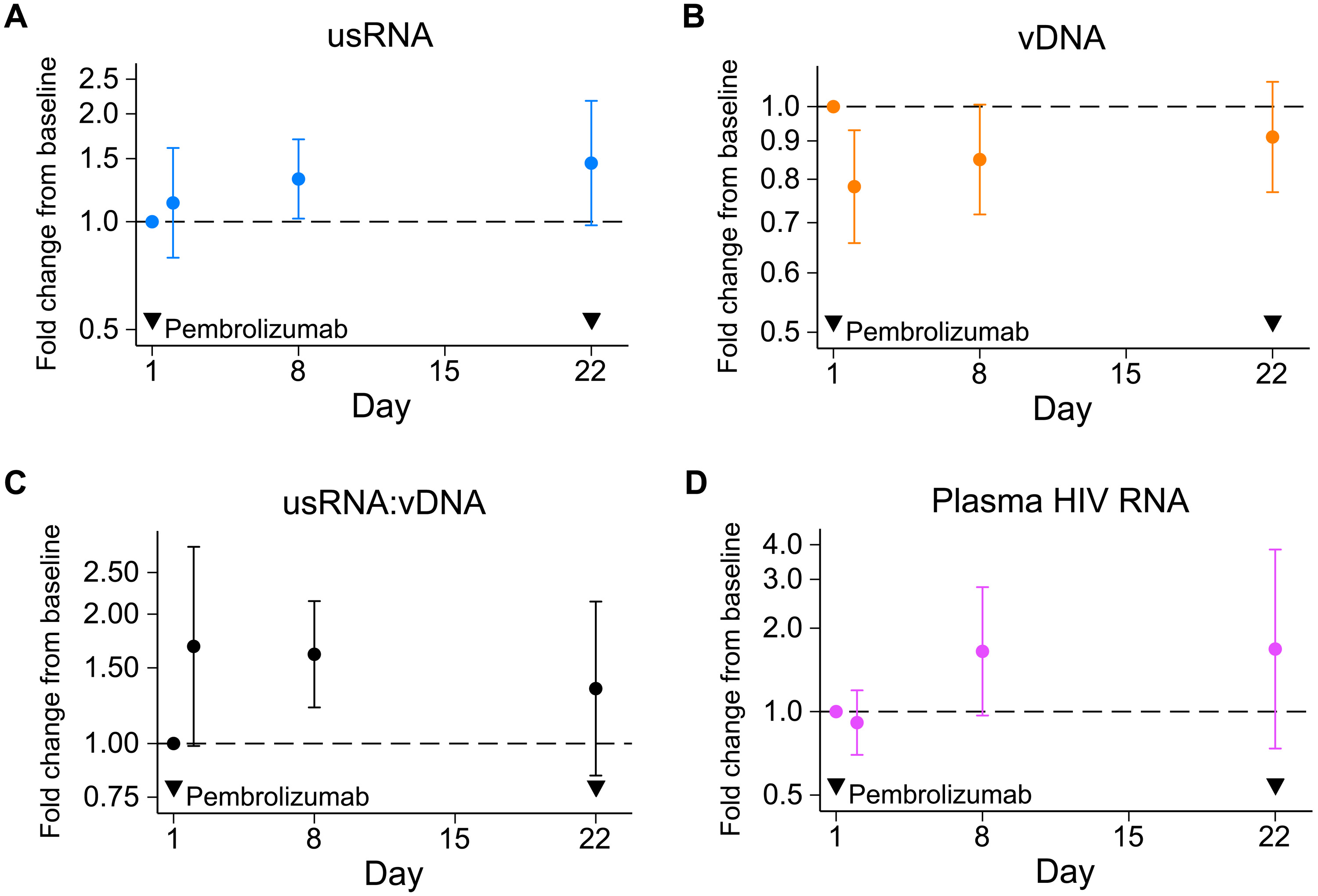
Динаміка вірусних РНК й ДНК після першого введення пембролізумабу. Thomas S. Uldrick et al. / Science Translational Medicine, 2022
Після сьомої дози імунотерапевтичного препарату частота клітин, що експресували вірусні гени після активації Т-клітин, збільшилася в 1,44 раза. Але після 13 дози сягнула нижчого показника, ніж до лікування. Досліди вказують на низьку ймовірність того, що результат спричинений діленням самих клітин. Автори припускають, що загальна кількість досліджуваних клітин не змінилася, однак збільшилася частка тих, у яких легше індукувати експресію вірусних генів. Звідси випливає, що імунотерапевтичний препарат, націлений на PD-1, справді здатен активізувати ВІЛ в інфікованих клітинах, сприяючи його виведенню з латентного стану.
Хоча вибірка в дослідженні є відносно невеликою, дотепер про дію таких імунотерапевтичних препаратів повідомляли лише у вигляді описів одиничних випадків через рідкість людей із ВІЛ-інфекцією, які потребують подібного лікування. Ця робота не позбавлена недоліків, але вона вказує напрямок для наступних досліджень з пошуків ефективного способу боротьби із ВІЛ-інфекцією.