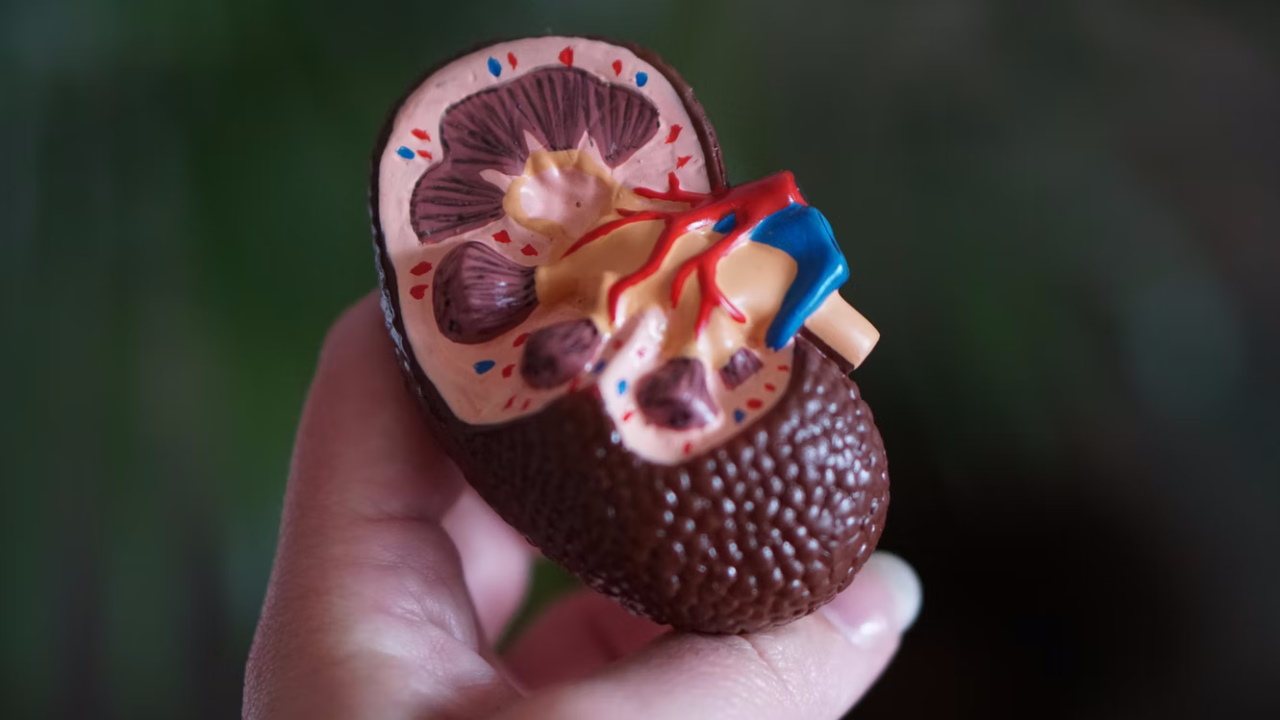
Група американських дослідників та медиків розробила спосіб трансплантації нирки від напівсумісного донора без необхідності довготривалого приймання пацієнтом препаратів для пригнічення імунної системи. В його основі — попередня пересадка стовбурових клітин кісткового мозку того ж донора, але очищеного від клітин, які можуть атакувати тканини пацієнта. Метод успішно спрацював із трьома дітьми, які через важку генетичну хворобу потребували нової нирки. Клінічні випадки цих пацієнтів описані в журналі New England Journal of Medicine.
Навіщо трансплантувати ще й кістковий мозок?
Трансплантація органів дає змогу рятувати життя пацієнтам, у яких власні органи втратили функціональність. Утім, процедура не є стовідсотково безпечною, зокрема через те, що пацієнт муситиме все життя приймати препарати для імуносупресії — пригнічення імунної системи, яка може атакувати чужорідний, донорський орган. Це збільшує вразливість до інфекційних захворювань, раку та інших серйозних хвороб. Варіантом обійти обмеження розглядають трансплантацію разом із органом ще й імунної системи донора — стовбурових клітин його кісткового мозку, частина з яких дозріє в імунні клітини, що не розпізнаватимуть орган як чужий. Однак у такому разі зростає ризик протилежного стану, коли донорські клітини атакують тканини самого пацієнта, особливо, коли донор є напівсумісним. Та дослідники й лікарі Медичної школи Стенфордського університету удосконалили технологію, давши змогу уникнути імуносупресії при пересадці нирки.
Як розв'язували проблему з відторгненням?
Вчені припустили, що добитися кращого успіху можна модифікацією трансплантату донорського кісткового мозку вилученням із нього αβ T-клітин та CD19 B-клітин, які можуть атакувати тканини пацієнта. Такий підхід обрали при лікуванні трьох дітей із рідкісною генетичною хворобою імуно-кісткова дисплазія Шимке, внаслідок якої ті мали серйозне порушення роботи імунної системи та нирок. У всіх випадках кістковий мозок та орган надав один із батьків, тобто напівсумісний донор. Спочатку дітям усунули клітини власного кісткового мозку, після чого трансплантували донорські стовбурові клітини, очищені від αβ T-клітин та CD19 B-клітин. Через 5-10 місяців, коли у пацієнтів відновилася функціональна імунна система, лікарі провели трансплантацію нирки.
Як спрацювало лікування?
Імуносупресивну терапію проводили лише в перші 30 днів після операції, після чого повністю її припинили. Але у жодної дитини не відмітили ознак відторгнення органа або, навпаки, атакування трансплантованими клітинами власних тканин пацієнта. Пересаджена нирка функціонувала нормально протягом усього періоду спостереження, який тривав 22-34 місяці.
Поки що успішність комбінованої трансплантації без тривалої імуносупресії продемонстрована на пацієнтах із імуно-кістковою дисплазією Шимке, які мали потребу і в кістковому мозку, і в нирці. Але автори сподіваються, що вона так само добре спрацює і з іншими станами. Наступним кроком вони хочуть перевірити підхід на дітях, у яких вже було відторгнення донорської нирки.